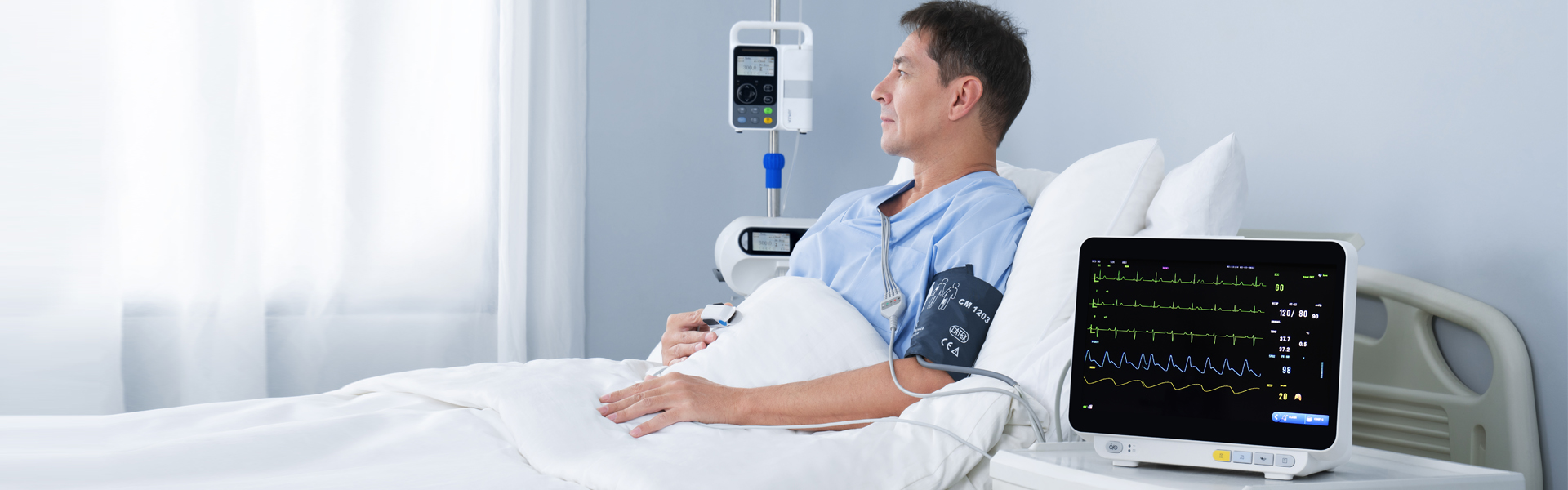
Essendo l'apparecchiatura più comune nella pratica clinica, il monitor paziente multiparametrico è una tipologia di segnale biologico per il rilevamento multiparametrico a lungo termine dello stato fisiologico e patologico dei pazienti in condizioni critiche, e attraverso l'analisi e l'elaborazione automatiche e in tempo reale, la trasformazione tempestiva in informazioni visive, l'allarme automatico e la registrazione automatica di eventi potenzialmente letali. Oltre a misurare e monitorare i parametri fisiologici dei pazienti, può anche monitorare e gestire lo stato dei pazienti prima e dopo la somministrazione di farmaci e interventi chirurgici, rilevare tempestivamente i cambiamenti nelle condizioni dei pazienti critici e fornire ai medici una base fondamentale per diagnosticare correttamente e formulare piani terapeutici, riducendo così notevolmente la mortalità dei pazienti critici.
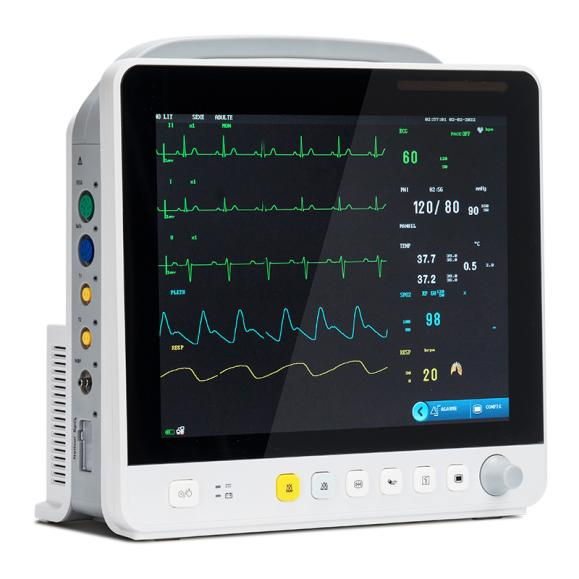
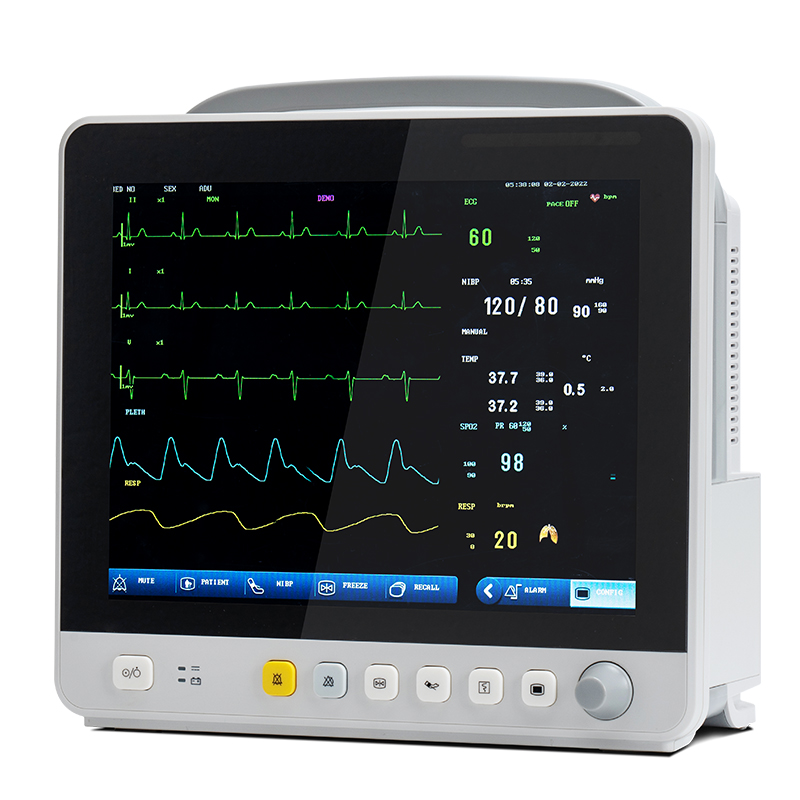
Con lo sviluppo della tecnologia, gli elementi di monitoraggio dei monitor multiparametrici per pazienti si sono espansi dal sistema circolatorio a quello respiratorio, nervoso, metabolico e altri sistemi.Il modulo è stato inoltre ampliato dai moduli ECG (ECG) comunemente utilizzati, modulo respiratorio (RESP), modulo saturazione di ossigeno nel sangue (SpO2), modulo pressione sanguigna non invasiva (NIBP) a modulo temperatura (TEMP), modulo pressione sanguigna invasiva (IBP), modulo spostamento cardiaco (CO), modulo spostamento cardiaco continuo non invasivo (ICG) e modulo anidride carbonica di fine respiro (EtCO2), modulo monitoraggio elettroencefalogramma (EEG), modulo monitoraggio gas anestetico (AG), modulo monitoraggio gas transcutaneo, modulo monitoraggio profondità anestesia (BIS), modulo monitoraggio rilassamento muscolare (NMT), modulo monitoraggio emodinamica (PiCCO), modulo meccanica respiratoria.


Successivamente, il modulo sarà suddiviso in diverse parti per introdurre le basi fisiologiche, i principi, lo sviluppo e l'applicazione di ciascun modulo.Cominciamo con il modulo dell'elettrocardiogramma (ECG).
1: Il meccanismo di produzione dell'elettrocardiogramma
I cardiomiociti distribuiti nel nodo del seno, nella giunzione atrioventricolare, nel tratto atrioventricolare e nelle sue diramazioni generano attività elettrica durante l'eccitazione e generano campi elettrici nel corpo. Posizionando un elettrodo metallico in questo campo elettrico (in qualsiasi parte del corpo) è possibile registrare una debole corrente. Il campo elettrico cambia continuamente al variare del periodo di moto.
A causa delle diverse proprietà elettriche dei tessuti e delle diverse parti del corpo, gli elettrodi di esplorazione in diverse parti del corpo hanno registrato variazioni di potenziale diverse in ogni ciclo cardiaco. Queste piccole variazioni di potenziale vengono amplificate e registrate da un elettrocardiografo, e il tracciato risultante è chiamato elettrocardiogramma (ECG). L'elettrocardiogramma tradizionale viene registrato dalla superficie del corpo, chiamato elettrocardiogramma di superficie.
2: Storia della tecnologia dell'elettrocardiogramma
Nel 1887, Waller, professore di fisiologia al Mary's Hospital della Royal Society of England, registrò con successo il primo caso di elettrocardiogramma umano con un elettrometro capillare, sebbene nella figura fossero registrate solo le onde V1 e V2 del ventricolo e non le onde P atriali. Tuttavia, il grande e fruttuoso lavoro di Waller ispirò Willem Einthoven, presente tra il pubblico, e pose le basi per la successiva introduzione della tecnologia dell'elettrocardiogramma.

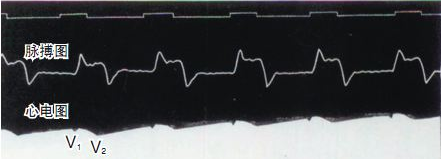
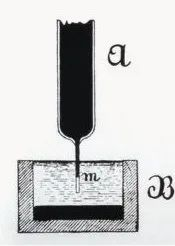
------------------------(AugustusDisire Walle)-----------------------------------(Waller registrò il primo elettrocardiogramma umano)-------------------------------------------------(Elettrometro capillare)-----------
Per i successivi 13 anni, Einthoven si dedicò interamente allo studio degli elettrocardiogrammi registrati da elettrometri capillari. Perfezionò diverse tecniche chiave, utilizzando con successo il galvanometro a filo, l'elettrocardiogramma di superficie corporea registrato su pellicola fotosensibile e registrando l'elettrocardiogramma che mostrava l'onda P atriale, la depolarizzazione ventricolare B, C e l'onda di ripolarizzazione D. Nel 1903, gli elettrocardiogrammi iniziarono a essere utilizzati in clinica. Nel 1906, Einthoven registrò successivamente gli elettrocardiogrammi della fibrillazione atriale, del flutter atriale e del battito prematuro ventricolare. Nel 1924, Einthoven ricevette il Premio Nobel per la Medicina per l'invenzione dell'elettrocardiogramma.

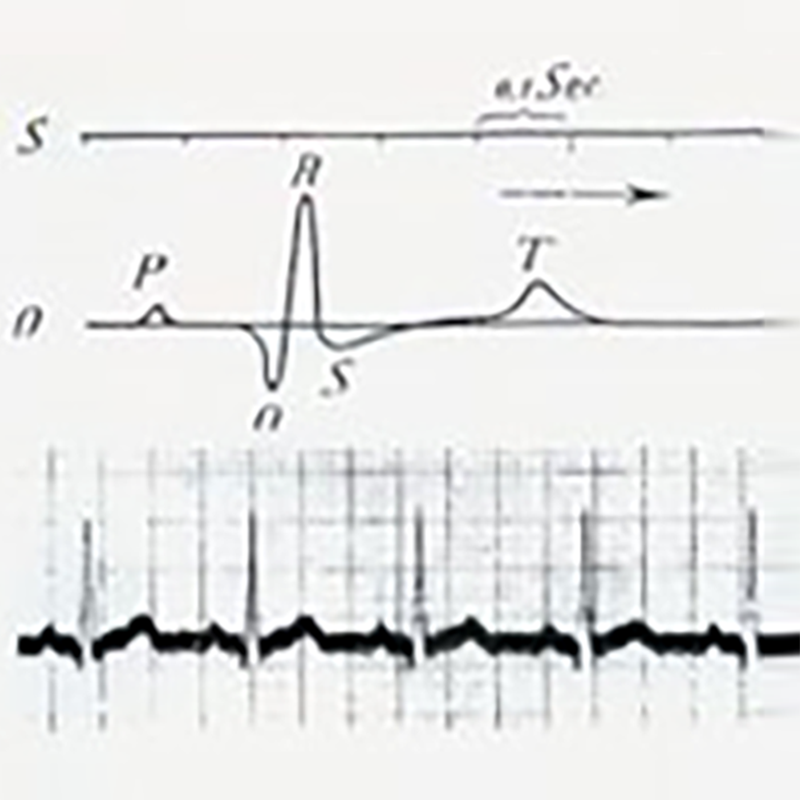
---------------------------------------------------------------------------------------Elettrocardiogramma completo registrato da Einthoven----------------------------------------------------------------------------------------------------------
3: Sviluppo e principio del sistema di piombo
Nel 1906, Einthoven propose il concetto di elettrocardiogramma bipolare a conduzione periferica. Dopo aver collegato gli elettrodi di registrazione al braccio destro, al braccio sinistro e alla gamba sinistra dei pazienti a coppie, fu in grado di registrare un elettrocardiogramma bipolare a conduzione periferica (derivazione I, derivazione II e derivazione III) con elevata ampiezza e un tracciato stabile. Nel 1913, l'elettrocardiogramma bipolare standard a conduzione periferica fu introdotto ufficialmente, e fu utilizzato da solo per 20 anni.
Nel 1933 Wilson completò finalmente l'elettrocardiogramma a derivazioni unipolari, che determinò la posizione del potenziale zero e del terminale elettrico centrale secondo la legge delle correnti di Kirchhoff e stabilì il sistema a 12 derivazioni della rete di Wilson.
Tuttavia, nel sistema a 12 derivazioni di Wilson, l'ampiezza della forma d'onda dell'elettrocardiogramma delle 3 derivazioni periferiche unipolari VL, VR e VF è bassa, il che rende difficile misurarne e osservarne le variazioni. Nel 1942, Goldberger condusse ulteriori ricerche, che portarono alla creazione delle derivazioni periferiche unipolari pressurizzate ancora oggi in uso: aVL, aVR e aVF.
A questo punto, venne introdotto il sistema standard a 12 derivazioni per la registrazione dell'ECG: 3 derivazioni bipolari degli arti (I, II, III, Einthoven, 1913), 6 derivazioni mammarie unipolari (V1-V6, Wilson, 1933) e 3 derivazioni unipolari di compressione degli arti (aVL, aVR, aVF, Goldberger, 1942).
4: Come ottenere un buon segnale ECG
1. Preparazione della pelle. Poiché la pelle è un cattivo conduttore, è necessario trattare adeguatamente la pelle del paziente nel punto in cui vengono posizionati gli elettrodi per ottenere buoni segnali elettrici ECG. Scegliere elettrodi piatti con meno muscoli.
La pelle deve essere trattata secondo i seguenti metodi: 1. Rimuovere i peli del corpo nel punto in cui è posizionato l'elettrodo. Strofinare delicatamente la pelle nel punto in cui è posizionato l'elettrodo per rimuovere le cellule morte. 3. Lavare accuratamente la pelle con acqua saponata (non utilizzare etere e alcol puro, perché ciò aumenterebbe la resistenza della pelle). 4. Lasciare asciugare completamente la pelle prima di posizionare l'elettrodo. 5. Installare morsetti o pulsanti prima di posizionare gli elettrodi sul paziente.
2. Prestare attenzione alla manutenzione del filo conduttore, evitare di avvolgere e annodare il filo conduttore, evitare che lo strato di schermatura del filo conduttore venga danneggiato e pulire tempestivamente lo sporco sulla clip o sulla fibbia del filo per evitare l'ossidazione del piombo.
Data di pubblicazione: 12-10-2023